Кольпоскопия и гистероскопия применяются в гинекологической практике для диагностики различных заболеваний. В чем между ними разница – читайте в статье.
Что это такое
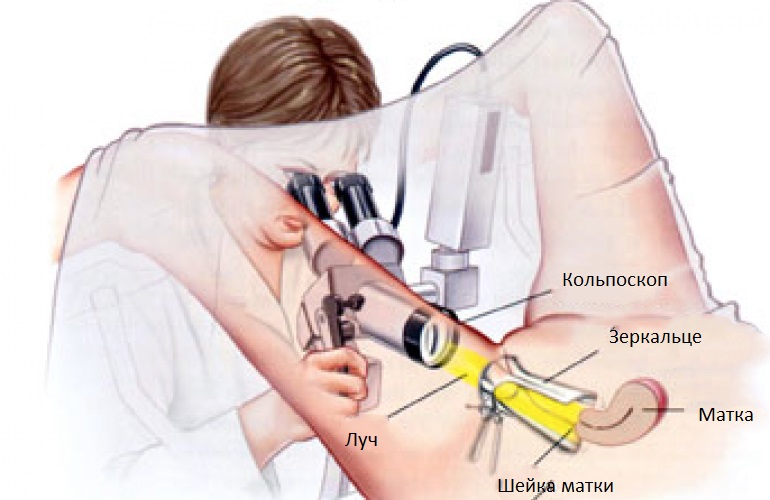
Кольпоскопия – это метод диагностики заболеваний шейки матки. Она проводится с помощью специального прибора – кольпоскопа. При кольпоскопии врач осматривает видимую влагалищную часть шейки матки под большим увеличением и может детально изучить структуру тканей.
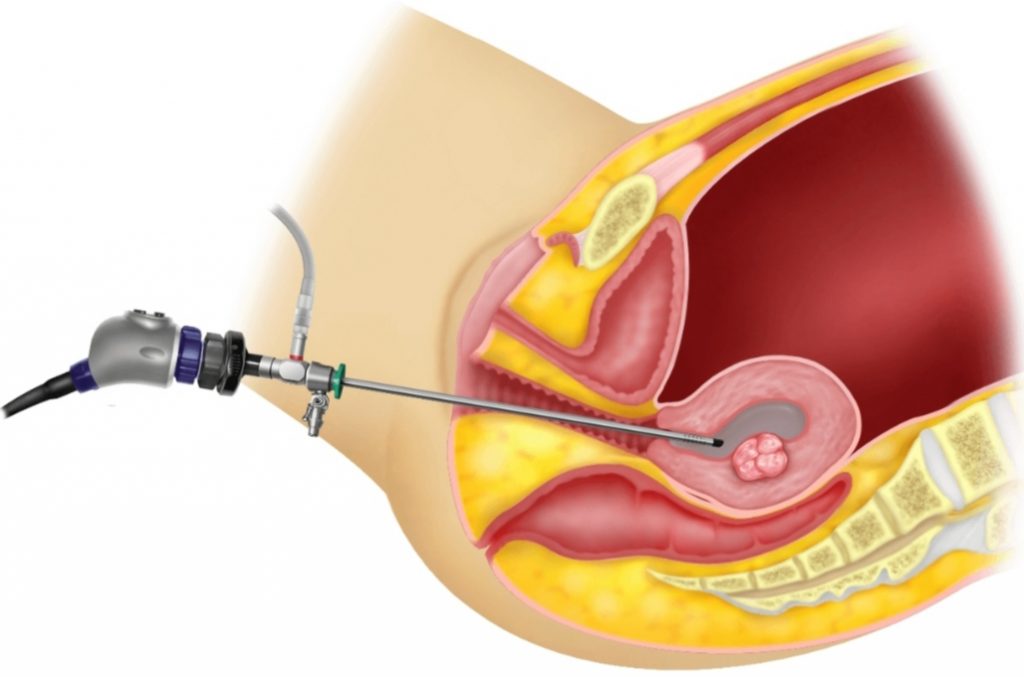
Гистероскопия – это метод диагностики заболеваний матки. Она проводится с помощью другого прибора – гистероскопа. При гистероскопии врач осматривает полость матки изнутри под большим увеличением и может выявить процессы, происходящие внутри.
Когда применяется
Кольпоскопию делают, если есть изменения на шейке матки, обнаруженные при гинекологическом осмотре или после Пап-теста. Если при осмотре врач видит на шейке матки «эрозию» и/или тест на онкоцитологию (Пап-тест) дает «плохой» результат – нужно пройти дообследование: сделать кольпоскопию.
Гистероскопию делают, если есть подозрения на заболевания матки, например:
- У женщины есть кровянистые выделения или идут обильные менструации, а УЗИ не показывает патологии.
- При УЗИ обнаружен полип, субмукозная миома или другое образование в полости матки.
- При УЗИ не удается отличить полип от маленькой субмукозной миомы – и нужно пройти дообследование.
Если у женщины уже диагностирована патология в полости матки (например, гиперплазия эндометрия), гистероскопию нужно повторять каждый год – чтобы контролировать состояние слизистой оболочки, не пропустить прогрессирование болезни или перерождение гиперплазии в рак эндометрия.
Что показывает
При кольпоскопии можно диагностировать такие состояния:
- Истинная эрозия шейки матки.
- Эктопия шейки матки.
- Лейкоплакия, эритроплакия и другие заболевания.
- Дисплазия шейки матки.
- Полип шейки матки, в том числе децидуальный (во время беременности).
- Папилломы и кондиломы шейки матки и влагалища.
При гистероскопии можно диагностировать такие состояния:
- Субмукозная и субмукозно-интерстициальная миома матки (если узел выступает в полость матки).
- Аденомиоз (эндометриоз матки).
- Полипы эндометрия.
- Гиперплазия эндометрия.
- Синехии (спайки) в полости матки.
Во время кольпоскопии и гистероскопии можно сделать биопсию – отщипнуть кусочек тканей для исследования в лаборатории. С помощью гистологического исследования можно точно диагностировать патологический процесс – и в частности, обнаружить предраковые изменения и злокачественные опухоли.
Когда делают
Кольпоскопию можно делать в любой день цикла, но лучше – сразу после менструации. В этот период шейка матки лучше всего доступна для осмотра. В середине цикла, когда наступает овуляция, в шейке матки скапливается много слизи – и визуализация затрудняется. Во вторую фазу цикла после овуляции выделение секрета также увеличивается.
Гистероскопию делают в начале менструального цикла – на 5-7-й день. По показаниям врач может провести процедуру в другой день.
В менопаузу кольпоскопию и гистероскопию делают в любой удобный день. Аналогично – если у женщины нет менструации по иным причинам.
Когда не делают
Абсолютных противопоказаний для кольпоскопии нет – ее можно делать даже во время беременности. Но если у женщины есть непереносимость йода, врач не будет делать специальные пробы во время процедуры.
Гистероскопию обычно делают под наркозом. Противопоказанием для обследования могут стать состояния женщины, которые могут помешать введению наркоза – например, острая вирусная инфекция или обострение хронического заболевания. В этом случае гистероскопию переносят на другое время после выздоровления.
Во время беременности гистероскопию не делают – вмешательство в полость матки может навредить плоду.
Как проводится
Кольпоскопию делают в специально оборудованном кабинете. Наркоз не требуется, так как процедура проходит совершенно безболезненно. Женщина располагается в обычном гинекологическом кресле. Врач вводит гинекологические зеркала – как при обычном осмотре, а затем подводит к шейке матки кольпоскоп. Аппарат не касается слизистой оболочки – процедура проходит бесконтактно. Все обследование длится около 15 минут, после чего женщина может идти домой – наблюдение не требуется.
Гистероскопию обычно делают под наркозом. Можно и под местной анестезией – но это довольно болезненная процедура. Обследование делают в условиях малой операционной. Женщина располагается в специальном кресле и засыпает после подачи наркоза. Врач расширяет шейку матки и вводит через цервикальный канал гистероскоп. Процедура длится 15-20 минут. После обследования женщина должна минимум 2 часа находиться под наблюдением врача.
Как подготовиться
Перед проведением кольпоскопии нужно за 48 часов отказаться от интимной близости, не делать спринцевания, не вводить тампоны и вагинальные свечи – это может затруднить визуализацию шейки матки.
Перед проведением гистероскопии под наркозом нужно пройти обследование – сдать анализы крови, провериться на инфекции, сделать ЭКГ и посетить терапевта. В день обследования – не есть и не пить.
Таким образом, кольпоскопия и гистероскопия – это разные процедуры, но каждая из них помогает в диагностике гинекологических заболеваний.