Миома матки остается одним из наиболее распространенных гинекологических заболеваний, затрагивающих репродуктивное здоровье женщин. Несмотря на доброкачественный характер, ее рост часто сопровождается тяжелыми симптомами, включая кровотечения, хронические тазовые боли и бесплодие.
Традиционные методы лечения, такие как хирургическое удаление или гормональная терапия, не всегда эффективны и могут иметь побочные эффекты. Поэтому все чаще ученые обращают свое внимание на поиск новых терапевтических мишеней, среди которых особое значение придают методам, которые могут воздействовать на неоангиогенез — образование новых кровеносных сосудов в матке.
Исследования показывают, что неоангиогенез играет ключевую роль в питании и прогрессировании миоматозных узлов. Давайте разберемся, как связаны кровеносные сосуды с развитием миомы матки.
Самое важное о миоме матки
- Миому матки диагностируют у 70% женщин репродуктивного возраста.
- Основные симптомы включают обильные и длительные менструации, тазовые боли, сдавление органов малого таза и бесплодие.
- Современное лечение ограничено хирургией (миомэктомия, гистерэктомия) или гормональной терапией, которые нередко дают временный эффект или сопровождаются осложнениями.
Неоангиогенез: биологические основы и роль в развитии миомы матки
Неоангиогенез — это процесс формирования новых капилляров из существующих сосудов. Его регулируют факторы роста:
- VEGF (сосудистый эндотелиальный фактор роста);
- FGF (фактор роста фибробластов);
- TGF-β (трансформирующий фактор роста-бета).
В норме эти факторы роста участвуют в заживлении ран. Но при различных заболеваниях, включая миому матки, их активность становится чрезмерной.
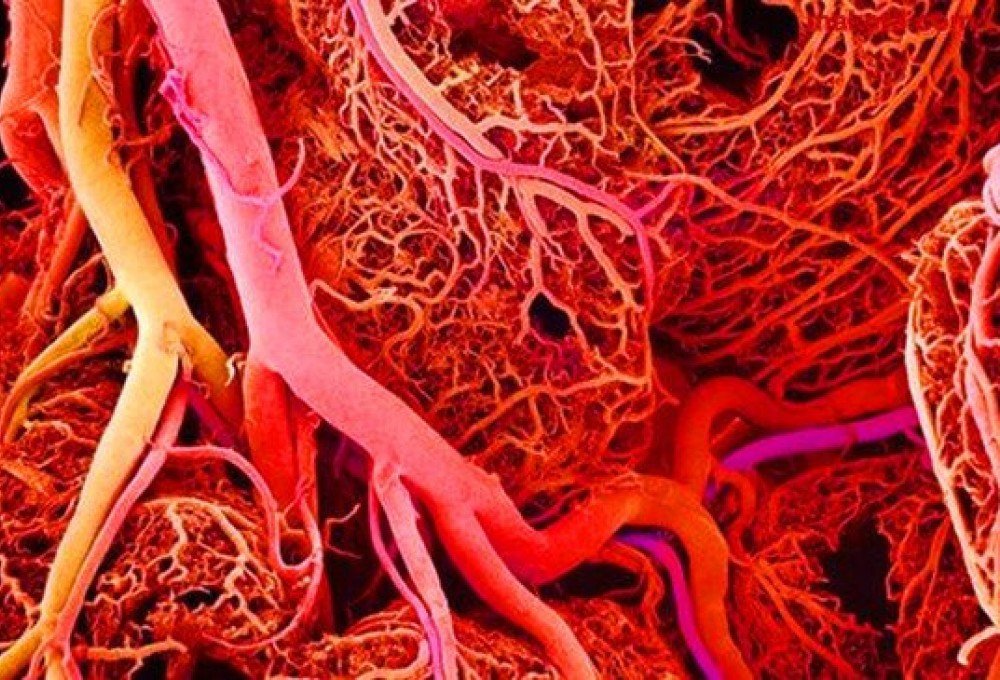
Исследование, опубликованное в Journal of Clinical Endocrinology & Metabolism (2015), показало, что сосудистый эндотелиальный фактор роста (VEGF) играет ключевую роль в неоангиогенезе при миомах. Учёные сравнили уровни VEGF в тканях миомы и окружающем миометрии и обнаружили значительное повышение VEGF и его рецепторов в узлах. Они также обнаружили, что сосуды, питающие миому, более плотные. Это подтвердило гипотезу о зависимости роста миомы от активного формирования новых сосудов.
Неоангиогенез имеет большое значение в развитии злокачественных новообразований — он связан с метастазированием. В доброкачественных опухолях, таких как миома, он обеспечивает рост узлов за счет усиленного кровоснабжения.
Миоматозные узлы отличаются повышенной плотностью сосудов по сравнению с окружающим мышечным слоем. Исследования выявили чрезмерную активность VEGF и его рецепторов (VEGFR-1, VEGFR-2) в клетках миомы. Эстроген и прогестерон стимулируют выработку VEGF, создавая порочный круг: гормоны активируют ангиогенез, а новые сосуды, в свою очередь, поддерживают рост узлов.
Можно ли повлиять на рост сосудов, питающих миому матки?
Чтобы повлиять на неоангиогенез, нужно сначала оценить кровоток в сосудах, питающих миому матки. Вот как это делают:
- В условия лаборатории используют специальные модели и клеточные культуры.
- В практической гинекологии васкуляризацию узлов оценивают с помощью УЗИ с допплеровским картированием и МРТ с контрастированием.
Перспективным направлением является поиск биомаркеров, таких как сывороточные уровни VEGF или микроРНК. Если ученые найдут способ оценивать уровень этих маркеров, можно будет в будущем предсказывать скорость роста миомы матки.
Можно ли подавить рост сосудов? Пока — только теоретически, так как методы влияния на неоангиогенез еще не разработаны. Важно также учитывать, что нарушение васкуляризации может негативно повлиять на здоровые ткани.
Неоангиогенез играет ключевую роль в развитии миомы матки. Именно новые кровеносные сосуды обеспечивают узлы питательными веществами и стимулируют их рост. Этот момент важно учитывать в работе с причинами и механизмами возникновения миомы — и помнить, что не только уровень гормонов влияет на ее появление в мышечном слое матки.